Il morbo di Haglund: le sue origini
Il morbo di Haglund nella sua manifestazione da adulto, ha origine nella fase pre-adolescenziale.
Il morbo di Haglund del bambino è una osteocondrosi caratterizzata da un’esostosi localizzata a livello della regione posterolaterale del calcagno, generalmente si manifesta bilateralmente.
L’osteocondrosi è una condizione patologica idiopatica tipica dell’età evolutiva.
È una patologia autolimitante, e vede un’alterazione dell’ossificazione a livello della cartilagine di accrescimento.
Si vengono a creare delle prominenze ossee di cui una delle più conosciute è sicuramente quella che interessa l’apofisi tibiale anteriore che prende il nome di sindrome di Osgood-Schlatter.
Il morbo di Sever-Blanke-Haglund segue quindi lo stesso principio ed è legato ad un’alterata produzione di osso dell’apofisi posteriore del calcagno.
Si tratta di una patologia che tende ad auto-limitarsi e che spesso è completamente asintomatica nel bambino.
In alcuni casi il piccolo Paziente riferisce dolore principalmente a seguito di attività sportiva intensa; questa condizione deve essere trattata con adeguato riposo e cautela.

Il morbo di Haglund nel paziente adulto
Il morbo di Haglund ha una manifestazione sintomatica nell’adulto molto caratteristica.
Tale patologia si sviluppa a seguito di problematiche di diversa natura, la concomitanza di diversi fattori eziopatogenetici può determinare lo sviluppo della patologia, con sintomi che hanno generalmente un andamento cronico-recidivante.
Si possono quindi riscontrare:
- Problematiche di tipo anatomico strutturale: riguardano tutti quei casi in cui la conformazione anatomica del distretto calcaneare, porta le strutture interessate ad uno stress meccanico molto intenso, tanto da portare il corpo in una condizione di “Riparazione” e quindi apporre calcio creando il substrato per la formazione dell’esostosi sul calcagno detta appunto morbo di Haglund.
- Problematiche funzionali legate ad un “Over use”: riguardano tutti quei casi che coinvolgono gli sportivi, in cui è richiesta una intensa attività fisica per cui il tendine d’Achille a livello della sua inserzione sul calcagno, subisce dei microtraumi da trazione, con il risultato che tali microlesioni, vengono riparate dal corpo apponendo calcio, e quindi portando alla formazione dell’esostosi.
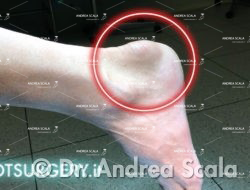
Qualunque siano i fattori scatenanti, il morbo di Haglund si manifesta con un’alterazione del normale profilo anatomico del calcagno legata ad una presenza eccessiva patologica di osso, detto esostosi, che può determinare un aumento dell’attrito con i tessuti molli circostanti e con la calzatura.
Si associa una borsite pre Achillea ed una tendinopatia del tendine d’Achille stesso, nei casi più gravi associata a vera e propria degenerazione delle fibre tendinee con presenza o meno di calcificazioni intra e/o peritendinee.
La sintomatologia del morbo di Haglund è legata principalmente ad un effetto meccanico. L’esostosi ossea entra in conflitto non solo con il tendine d’Achille a livello della sua inserzione, ma anche con la borsa retrocalcaneare interposta tra i due.
Inoltre, l’insulto meccanico da sfregamento si crea tra l’osso, tessuti molli e la calzatura.
Il dolore infatti è spesso scatenato dall’uso di calzature che inducono un continuo sfregamento sulla parte interessata.
I sintomi possono essere esacerbati dall’attività sportiva che spesso il Paziente è costretto ad abbandonare, non di meno, però la sintomatologia può peggiorare tanto da limitare anche i comuni gesti quotidiani come camminare o salire e scendere le scale.
Il morbo di Haglund: diagnosi e trattamento
Anamnesi, quadro clinico e diagnostico risultano determinanti per porre una corretta diagnosi di morbo di Haglund e le conseguenti indicazioni per il trattamento conservativo o chirurgico.
Solitamente si riscontra una tumefazione posteriore, a livello dell’inserzione del tendine d’Achille, il tendine stesso può essere dolente, ispessito lungo il suo decorso.
Altre volte il dolore è strettamente limitato alla tuberosità calcaneare che può essere di dimensioni decisamente aumentate rispetto alla norma per la presenza appunto di un’importante esostosi e della borsite che si è sviluppata.
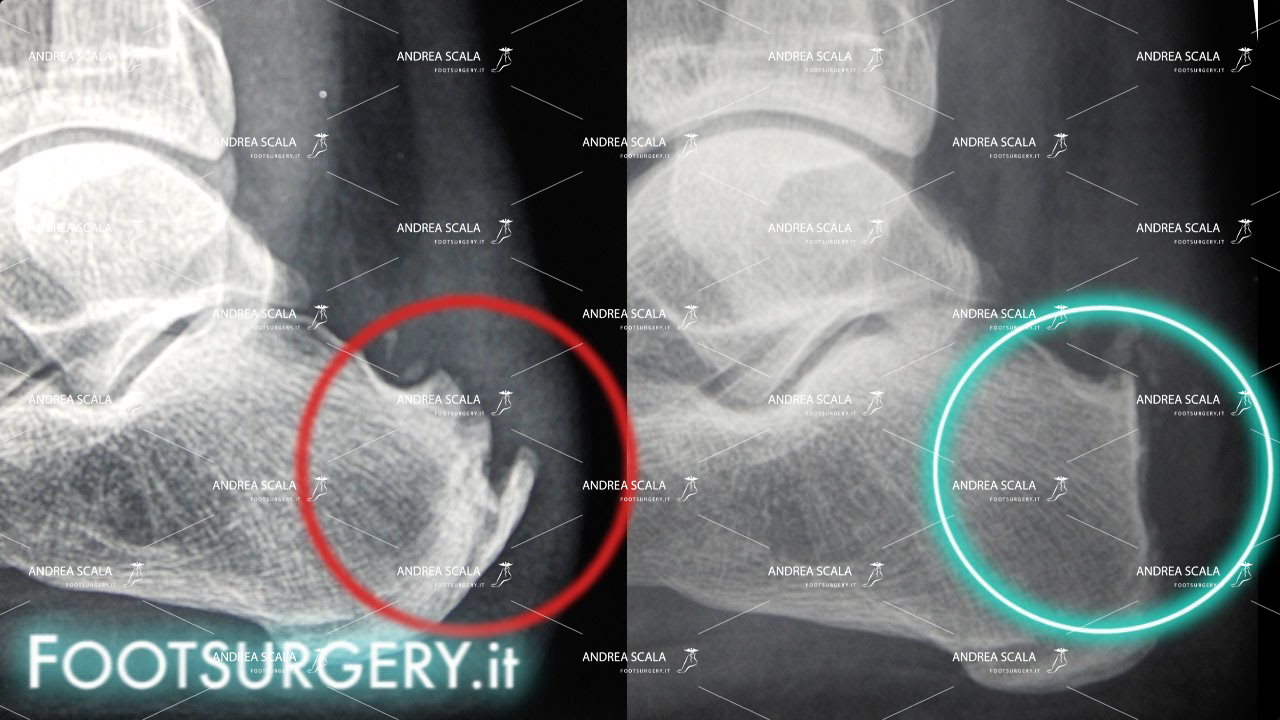
La radiografia permette di valutare la componente scheletrica dell’esostosi e quindi confermare la diagnosi e permette di valutare l’eventuale presenza di calcificazioni intra e/o peritendinee.
L’ecografia può essere utile per indagare il grado di interessamento del tendine d’Achille.
L’esame più accurato per la valutazione dei tessuti molli rimane però la RMN.
Il trattamento conservativo
Benché come primo approccio sia sempre meglio partire con un trattamento di tipo conservativo, nello specifico di questa patologia spesso si hanno risultati piuttosto scadenti.
Generalmente si richiede al paziente un’importante limitazione delle sue abitudini variando o abbandonando l’attività sportiva, si va alla ricerca di calzature meno rigide nella loro porzione posteriore.
Si dà spazio a terapie fisiche come la tecar terapia, la massoterapia decontratturante ed esercizi di stretching del tricipite surale, queste possono in alcuni casi determinare un miglioramento della sintomatologia, ma rimangono terapie non risolutive in una percentuale elevata di Pazienti.
Il trattamento chirurgico
Per i casi resistenti al trattamento conservativo bisogna prendere in considerazione il trattamento chirurgico.
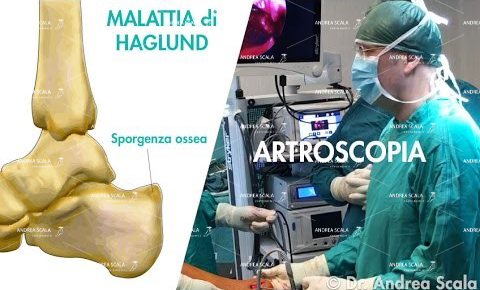
Si tratta di una chirurgia volta ad eliminare l’esostosi retroachillea in modo da azzerare l’insulto meccanico che intercorre tra osso e tendine d’Achille, si elimina la borsite ed eventuali calcificazioni intra e/o peritendinee. Quando necessario si esegue una riparazione delle fibre del tendine d’Achille.
È un intervento eseguibile in anestesia periferica e che prevede un primo approccio di tipo artroscopico mini invasivo.
Il decorso post operatorio è caratterizzato da un periodo iniziale di divieto di carico per circa tre settimane, successivamente si invita il Paziente a proseguire il percorso di guarigione con un carico protetto, progressivo sull’arto operato.
Generalmente il Paziente al compimento del secondo mese post operatorio ha recuperato il carico completo, ha abbandonato i bastoni canadesi e si proietta verso un pieno recupero delle attività quotidiane e successivamente ad un rientro graduale nel “mondo” dello sport.
Contatta Il Dott. Scala
 Il Dott. Andrea Scala ha conseguito il suo diploma di Laurea in Medicina e Chirurgia presso la Università Cattolica del S. Cuore – Policlinico “A. Gemelli” di Roma con la discussione della tesi sperimentale, elaborata presso l’Istituto di Clinica Ortopedica diretta dal Prof. G.F. Fineschi, dal titolo: “Studio delle modificazioni cellulari indotte dai metalli di comune impiego in Chirurgia Ortopedica”, riportando il massimo dei voti. E’ specialista in Traumatologia e Ortopedia, specialista in Medicina dello Sport. Dal 1984 al 1988 è stato Assistente del Prof. Pisani nell’Ospedale di Alba (CN), il primo in Italia specializzato nella cura delle patologie della Caviglia e del Piede. Il Dott. Andrea Scala nel 1998 ha impiantato per primo la Protesi di Caviglia a Roma. Grazie ai numerosi anni di esperienza nel settore, alla formazione continua e alla pratica chirurgica effettuata in prestigiosi Centri Ospedalieri e Universitari italiani ed esteri, il Dott. Scala garantisce ai propri pazienti risultati eccellenti, ottenuti attraverso tecniche chirurgiche innovative, accurati studi sul singolo caso clinico e attuazione di terapie di ultima generazione per agevolare e accelerare la rigenerazione dei tessuti. I trattamenti per cui è specializzato sono:
Il Dott. Andrea Scala ha conseguito il suo diploma di Laurea in Medicina e Chirurgia presso la Università Cattolica del S. Cuore – Policlinico “A. Gemelli” di Roma con la discussione della tesi sperimentale, elaborata presso l’Istituto di Clinica Ortopedica diretta dal Prof. G.F. Fineschi, dal titolo: “Studio delle modificazioni cellulari indotte dai metalli di comune impiego in Chirurgia Ortopedica”, riportando il massimo dei voti. E’ specialista in Traumatologia e Ortopedia, specialista in Medicina dello Sport. Dal 1984 al 1988 è stato Assistente del Prof. Pisani nell’Ospedale di Alba (CN), il primo in Italia specializzato nella cura delle patologie della Caviglia e del Piede. Il Dott. Andrea Scala nel 1998 ha impiantato per primo la Protesi di Caviglia a Roma. Grazie ai numerosi anni di esperienza nel settore, alla formazione continua e alla pratica chirurgica effettuata in prestigiosi Centri Ospedalieri e Universitari italiani ed esteri, il Dott. Scala garantisce ai propri pazienti risultati eccellenti, ottenuti attraverso tecniche chirurgiche innovative, accurati studi sul singolo caso clinico e attuazione di terapie di ultima generazione per agevolare e accelerare la rigenerazione dei tessuti. I trattamenti per cui è specializzato sono:
Protesi caviglia
Piede paralitico
Malattia di Haglund
Alluce valgo
Legamenti della caviglia
Alluce rigido
Piede piatto
Neuroma di Morton
Il Dott. Scala è l’unico chirurgo ortopedico specialista italiano iscritto alla Società Francese di Chirurgia della caviglia e del piede. Svolge la propria attività professionale presso la Casa di Cura ARS MEDICA in Via Cesare Ferrero di Cambiano, 2900191 ROMA. Prenota una visita specialistica al numero +39 335 766 2164 o invia una mail all’indirizzo info@footsurgery.it.
VUOI SAPERNE DI PIÙ?






